Etwa 2,9 Millionen Frauen nahmen 2014 das Mammographie-Screening-Programm in Anspruch. Etwas mehr als 124.000 Frauen wurden zur Abklärung eines auffälligen Befundes oder für eine Bildwiederholung erneut eingeladen.
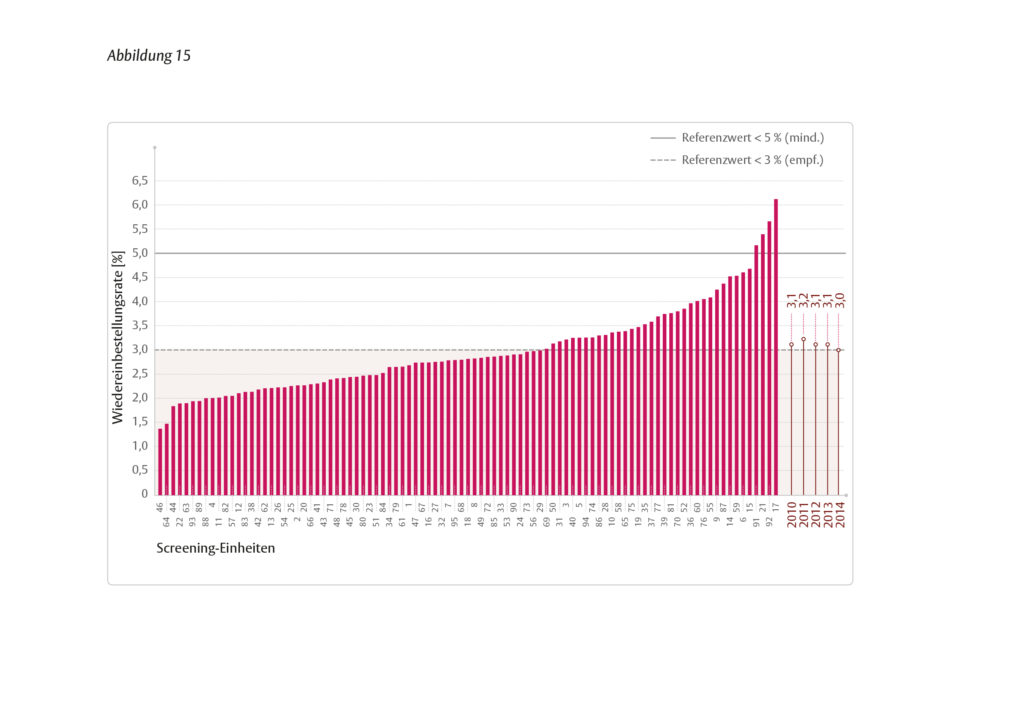
Die Wiedereinbestellungsrate unterscheidet sich zwischen erstmalig und wiederholt teilnehmenden Frauen. Jede zehnte Frau, die zum ersten Mal teilnahm, erhielt eine Einladung zu einer ergänzenden Untersuchung. Für Frauen, die zum wiederholten Mal eine Mammographie-Screening-Untersuchung wahrnahmen, lag die Wiedereinbestellungsrate hingegen nur bei 3 %, d.h. knapp jede 33. Frau wurde zur Abklärung eingeladen. Die Raten sind vergleichbar mit den Vorjahreszeiträumen und entsprechen den Referenzwerten der EU-Leitlinien.
Möglichst alle bösartigen Veränderungen entdecken ohne Frauen zu stark zu belasten
Werden viele Frauen erneut einbestellt, erhöht sich die Wahrscheinlichkeit, Karzinome zu entdecken und somit steigt die Sensitivität des Programms. Andererseits kann jede Wiedereinbestellung aufgrund einer Auffälligkeit, die sich letztendlich als normal oder benigne herausstellt, unnötige Ängste verursachen.
Lädt man hingegen möglichst wenige Frauen erneut ein, steigt mit der Spezifität aber auch die Gefahr, Karzinome zu übersehen. Es gilt also den gewünschten Effekt, möglichst keine Karzinome zu übersehen, gegen negative Effekte, wie die Belastung der Frau durch weitere Untersuchungen, abzuwägen.
Jüngeres Alter führt zu höherer Wiedereinbestellungsrate
Bei der Bewertung der Wiedereinbestellungsrate ist das Alter der untersuchten Frauen zu berücksichtigen. 82 % der Erstteilnehmerinnen waren 2014 zwischen 50 und 54 Jahre alt. Ein Großteil der erstuntersuchten Frauen befindet sich in der Menopause. Denn das mittlere Menopausenalter in Deutschland liegt aktuell bei 51-52 Jahren [1].
Vor der Menopause treten häufig funktionelle Veränderungen der Brust auf, die durch hormonelle Schwankungen bedingt sind. In der Mammographie-Aufnahme können aber beispielsweise Zysten und andere gutartige Veränderungen nicht immer unmittelbar als solche identifiziert werden. Dies macht in vielen Fällen eine Wiedereinbestellung zur Abklärung erforderlich.
Die weiblichen Hormone beeinflussen auch die Dichte des Drüsengewebes. Jüngere Frauen haben häufig ein dichteres Drüsengewebe als ältere Frauen. Sehr dichtes Drüsengewebe erschwert die Beurteilung der Mammographie-Aufnahme und das Risiko Tumore zu übersehen, nimmt zu. [2] Auch dadurch kann der Anteil der Frauen steigen, die zu weiteren Untersuchungen eingeladen werden.
Bei Erstuntersuchungen kommt dabei erschwerend hinzu, dass nicht regelhaft Voraufnahmen vorliegen. Bei wiederholter Teilnahme dagegen existieren vorangegangene Aufnahmen aus dem Screening, die zu Vergleichszwecken bei der Beurteilung von Auffälligkeiten herangezogen werden können.
79% aller Untersuchungen sind Folgeuntersuchungen
Eine höhere Wiedereinbestellungsrate betraf 2014 lediglich 21 % aller untersuchten Frauen. Denn die Mehrheit der Frauen nahm bereits wiederholt am Mammographie-Screening-Programm teil. Damit lagen für rund 2,3 Millionen untersuchten Frauen Voraufnahmen oder bereits Ergebnisse aus der Abklärung einer Vorrunde vor. Die befundenden Ärzte sind verpflichtet, diese zur Beurteilung heranzuziehen. Somit kann vergleichend zwischen Voraufnahmen und aktuellen Aufnahmen nach Veränderungen im Drüsengewebe gesucht werden. Frauen müssen nicht wieder einbestellt werden, wenn die bereits in einer Vorrundenuntersuchung abgeklärte Veränderung gutartig ist. Die Wiedereinbestellungsrate für Folgeuntersuchungen liegt stabil bei 3 % und belegt somit die hohe Spezifität der Befundungen.
Wiedereinbestellung bedeutet nicht unweigerlich Brustkrebs
Bei der Abklärung führt der Programmverantwortliche Arzt in der Regel eine Tastuntersuchung durch. Außerdem wird die Brust mittels bildgebender Verfahren wie dem Ultraschall und zusätzlicher Röntgenaufnahmen weitergehend untersucht. In den meisten Fällen kann dabei der Verdacht auf eine bösartige Erkrankung ausgeschlossen werden. Gelingt dies nicht oder erhärtet sich der Anfangsverdacht sogar, wird mittels minimalinvasiver Biopsie eine Gewebeprobe entnommen. Erst durch die Untersuchung des Gewebes durch einen geschulten Pathologen wird eine Brustkrebsdiagnose gestellt.
Zusammenfassend werden von 1.000 regelmäßig teilnehmenden Frauen 30 zu einer ergänzenden Untersuchung eingeladen. Bei 12 Frauen ist zur Klärung des Verdachtes eine Gewebeentnahme mittels Biopsie erforderlich. 6 von diesen Frauen erhalten nach der histopathologischen Untersuchung die Diagnose Brustkrebs.
Weiterführende Informationen hierzu finden Sie im aktuellen Jahresbericht der Qualitätssicherung
Quellen:
[1] Schoenaker DA, Jackson CA, Rowlands JV, Mishra GD (2014). Socioeconomic position, lifestyle factors and age at natural menopause: a systematic review and meta-analyses of studies across six continents. Int J Epidemiol 43(5): 1542–1562
[2] Sala E, Warren R, McCann J, Duffy S, Day N, Luben R (1998). Mammographic parenchymal patterns and mode of detection: implications for the breast screening programme. J Med Screen 1998 5: 207-212





Folgen Sie uns